
Cultivez votre bien-être naturellement
Phyto Perles vous accompagne dans votre quête de santé et de vitalité grâce à des articles fouillés sur la phytothérapie, la nutrition et le bien-être. Découvrez des guides pratiques, des analyses approfondies et des conseils éclairés pour prendre soin de vous au naturel.
Explorez nos thématiques santé
Des ressources complètes pour chaque étape de votre vie
Actu
L'actualité santé et médecine
Bien-être
Bien-être et équilibre de vie
Grossesse
Grossesse, maternité et bébé
Maladie
Maladies, symptômes et traitements
Minceur
Minceur, régimes et perte de poids
Professionnels
Professionnels de santé et métiers
Santé
Conseils santé et prévention
Seniors
Santé et bien-être des seniors
Derniers articles
Nos publications récentes


Eau nettoyante mustela : une douceur essentielle pour bébé

Trouvez facilement un ophtalmologue près de chez vous !

Naturopathe à saint maixent l'École : votre santé au naturel

Sport, santé et bien-être : explorez châteaurenard et ses activités

Boostez vos exploits sportifs : Comment la respiration profonde peut transformer vos résultats !

Boostez votre santé musculaire avec les protéines végétales : Découvrez les raisons incontournables de les intégrer à votre alimentation !

Découvrez des stratégies innovantes pour gérer le stress en télétravail : transformez votre équilibre vie pro/vie perso à la maison

Aloe vera produits forever : vos partenaires bien-être naturels

Améliorez votre sommeil avec noocube sleep upgrade

Cbd bio : plongez dans l'univers du chanvre français durable

Découvrez les atouts des huiles essentielles de maison lila

Découvrez les fleurs de cbd : qualité et saveurs variées

Découvrez les multiples bienfaits du shilajit pour votre bien-être

Dégustez les noix de pécan enrobées : un plaisir gourmand en gros

Explorez les bienfaits des huiles essentielles de Maison Lila

Formation esthétique et bien-être : un pas vers votre réussite !

Graine orange bud : découvrez ses arômes et effets uniques

Grossiste cbd : profitez d'une livraison rapide et d'offres exclusives !

Insomnie menopause : solutions et traitements efficaces

Les bienfaits méconnus du siwak pour vos dents et votre santé

Les bonbons cbd puissants : douceur et détente au rendez-vous.

Les produits Batana : des solutions naturelles et efficaces pour vos besoins capillaires

Skin care coréen : les nouvelles tendances qui chamboulent la beauté en 2026

Allaitement combiné avec une nouvelle grossesse : ce que vous devez savoir

Conseils pour réussir l'allaitement pendant la grossesse

Hypnobirthing : Une technique pour un accouchement naturel sans douleur

Comment le stress influence les maladies inflammatoires
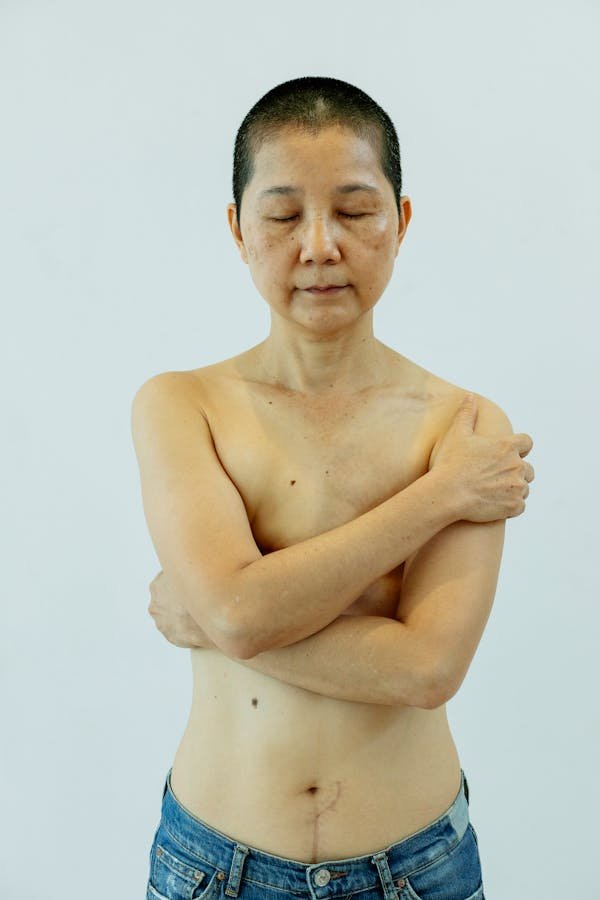
Comprendre le cancer du sein : prévention, traitement et avancées

Les dernières avancées sur le cancer du sein : prévention et soins
Plongez dans l'univers de la santé naturelle
Parcourez nos centaines d'articles, guides pratiques et dossiers thématiques pour enrichir vos connaissances et adopter les bons réflexes santé au quotidien. Découvrez également cet avis d'expert pour approfondir votre compréhension du bien-être naturel.
Rejoindre →Questions fréquentes
Quelle est la ligne éditoriale de Phyto Perles ?
Phyto Perles est un magazine en ligne dédié à la santé naturelle et au bien-être. Nous publions des articles documentés sur la phytothérapie, la nutrition, la prévention et les médecines douces, en privilégiant une approche scientifique et accessible à tous.
Les informations sont-elles fiables et vérifiées ?
Tous nos articles sont rédigés en s'appuyant sur des sources scientifiques reconnues et la littérature médicale actuelle. Nous veillons à présenter des informations équilibrées et à jour, tout en rappelant qu'elles ne remplacent pas une consultation médicale.
Puis-je suggérer des sujets d'articles ?
Absolument ! Nous sommes à l'écoute de nos lecteurs et de leurs préoccupations santé. N'hésitez pas à nous contacter pour proposer des thématiques que vous aimeriez voir développées dans nos futurs dossiers.
À quelle fréquence publiez-vous de nouveaux contenus ?
Nous enrichissons régulièrement notre bibliothèque d'articles avec plusieurs publications par semaine. Entre guides pratiques, actualités santé et dossiers approfondis, vous trouverez toujours de nouvelles lectures pour approfondir vos connaissances en santé naturelle.